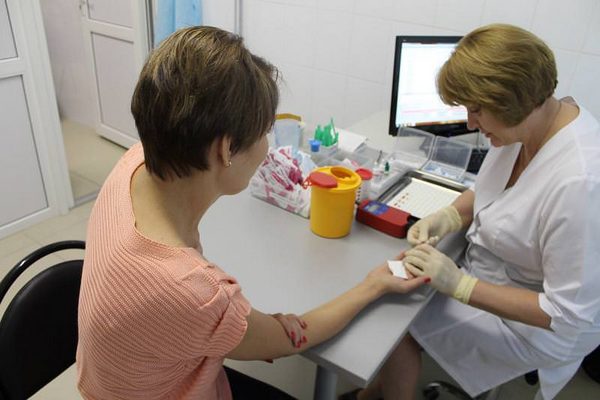

Отделение трансфузиологии ГКБ №3 работает с 1973 года. Это старейшее отделение переливания крови в Москве. Оснащено высокотехнологичным оборудованием, отвечающим современным европейским стандартам, системой информационного контроля качества, что позволяет осуществлять заготовку, переработку, хранение и обеспечение безопасности донорской крови и ее компонентов.
Отделение расположено на 1 этаже главного корпуса больничного комплекса, с отдельным входом для доноров напротив приемного отделения ГКБ №3 (адрес: Москва, Зеленоград, ул. Каштановая аллея, д. 2, стр. 1).
Прием доноров ведется ежедневно
по будням, с 8-30 до 12-00 часов.
Контактный телефон:
8-499-735-62-06
Не забудьте взять с собой паспорт.
Отделение трансфузиологии разделено на две части:
Функция отделения переливания крови — заготовка консервированной крови, которая включает забор цельной крови у донора, тестирование донорской крови на инфекции и производство компонентов крови: эритроцитсодержащих компонентов, свежезамороженной плазмы (путем аппаратного плазмафереза и центрифужным методом) и концентрата тромбоцитов (путем аппаратного тромбоцитафереза).
Все манипуляции в нашем отделении проводятся в стерильных условиях. Заготовка крови с последующим разделением на фракции осуществляется только одноразовыми расходными материалами, исключающими нанесение какого-либо вреда донору или заражения гемотрансмиссивными инфекциями.
В клиническом отделении, в уютной регистратуре, администратор оформляет всю необходимую медицинскую документацию на каждого донора. Врач-трансфузиолог проводит обязательный осмотр, решает вопрос о допуске к донации на основании результатов медицинского обследования и обязательных лабораторных исследований, проведенных непосредственно в день донации.
В отделении трансфузиологии ГКБ №3 используется высокотехнологичное оборудование: аппарат для проведения процедуры двукратного эритроцитофереза, тромбоцитофереза, системы инактивации «Мирасол» для обработки крови по технологии снижения патогенного фактора.
Новый иммуногематологический анализатор позволяет проводить дополнительные исследования на индивидуальную совместимость донора и пациента непосредственно перед переливанием крови.
В отделении трансфузиологии ГКБ №3 создан реестр редких фенотипов крови доноров. Выдача компонентов крови осуществляется строго по индивидуальному подбору с учетом фенотипа (10 клинически значимых антигенов) пациента.
В нашем отделении ведется научно-практическая работа по внедрению и применению новых эффективных методов иммуногематологии и заготовки крови. На сегодняшний день отделение трансфузиологии обеспечивает потребности ГБ№3 и ее филиала «Родильный дом» компонентами и препаратами крови на 100%.
Коллектив отделения трансфузиологии работает дружно и слаженно, медицинские сестры имеют высшую квалификационную категорию.

Данилец Виолетта Вячеславовна – заведующий отделением трансфузиологии, врач-трансфузиолог высшей квалификационной категории. Образование – высшее. Окончила ГБОУ ВПО МГМСУ им. В. А. Евдокимова «Лечебное дело». Имеет сертификаты по клинической лабораторной диагностике и по специальности «трансфузиология». Награждена Почетными грамотами Департамента здравоохранения Москвы и Министерства здравоохранения РФ. Работает в отделении с 1995 г. Руководит отделением с 2007 г. Стаж работы – 21 год.

Панасенкова Ольга Геннадьевна – врач клинической лабораторной диагностики, высшей квалификационной категории. Образование – высшее. Окончила Днепопетровскую медицинскую академию по специальности «Клиническая лабораторная диагностика». Награждена Почетными грамотами Департамента здравоохранения Москвы и Министерства здравоохранения РФ. Стаж работы – 35 лет.

Алекперова Светлана Бахмановна – врач-тансфузиолог. Образование – высшее. Окончила Тверскую государственную медицинскую академию по специальности «Лечебное дело». Имеет сертификат по специальности «Трансфузиология» с 2011 г. Работает в отделении с 2010 г.
Каминская Наталья Георгиевна – старшая медицинская сестра. Образование – среднее специальное. Окончила «Московское областное медицинское училище». Имеет высшую квалификационную категорию, сертификат по специальности «операционное дело». Награждена грамотами за многолетний труд в системе здравоохранения. Стаж работы – 29 лет.
Кто может стать донором?

Донором крови и ее компонентов может быть каждый дееспособный гражданин, достигший 18 лет, не имеющий противопоказаний к донорству крови и прошедший специальное медицинское обследование. Донорство крови и ее компонентов осуществляется исключительно на добровольных началах.
Иностранные граждане могут стать донорами крови, прожив на территории Российской Федерации не менее года. До донации допускается дееспособное лицо, добровольно прошедшее медицинское обследование и не имеющее медицинских противопоказаний для сдачи крови и (или) ее компонентов. (ФЗ 125 «О ДОНОРСТВЕ КРОВИ И ЕЕ КОМПОНЕНТОВ» в ред. Федеральных законов от 25.11.2013 «N 317-ФЗ», от 04.06.2014 «N 150-ФЗ»).
Перечень противопоказаний к донорству
Абсолютные противопоказания
(отвод от донорства, независимо от давности заболевания и результатов лечения)
Гемотрансмиссивные заболевания
Инфекционные:
- СПИД, носительство ВИЧ-инфекции
- Сифилис, врожденный или приобретенный
- Вирусные гепатиты, положительный результат исследования на маркеры вирусных гепатитов (HBsAg, анти-HCV антител)
- Туберкулез – все формы
- Бруцеллез
- Сыпной тиф
- Туляремия
- Лепра
- Паразитарные:
- Эхинококкоз
- Токсоплазмоз
- Трипаносомоз
- Филяриатоз
- Ришта
- Лейшманиоз
Соматические заболевания:
- Злокачественные новообразования
- Болезни крови
- Органические заболевания ЦНС
- Полное отсутствие слуха и речи
- Психические заболевания
- Наркомания, алкоголизм
Сердечно-сосудистые заболевания:
- гипертоническая болезнь II-III ст.
- ишемическая болезнь сердца
- атеросклероз, атеросклеротический кардиосклероз
- облитерирующий эндоартериит, неспецифический аортоартериит, рецидивирующий тромбофлебит
- эндокардит, миокардит
- порок сердца
Болезни органов дыхания:
- бронхиальная астма
- бронхоэктатическая болезнь, эмфизема легких, обструктивный бронхит, диффузный пневмосклероз в стадии декомпенсации
Болезни органов пищеварения:
- ахилический гастрит
- язвенная болезнь желудка и двенадцатиперстной кишки
Заболевания печени и желчных путей:
- хронические заболевания печени, в том числе токсической природы и неясной этиологии
- калькулезный холецистит с повторяющимися приступами и явлениями холангита
- цирроз печени
Заболевания почек и мочевыводящих путей в стадии декомпенсации:
- диффузные и очаговые поражения почек
- мочекаменная болезнь
Диффузные заболевания соединительной ткани
Лучевая болезнь
Болезни эндокринной системы в случае выраженного нарушения функций и обмена веществ
Болезни ЛОР-органов:
- озена
- прочие острые и хронические тяжелые гнойно-воспалительные заболевания
Глазные болезни:
- остаточные явления увеита (ирит, иридоциклит, хориоретинит)
- высокая миопия (6 Д и более)
- трахома
- полная слепота
Кожные болезни:
- распространенные заболевания кожи воспалительного и инфекционного характера
- псориаз, эритродермия, экземы, пиодермия, сикоз, красная волчанка, пузырчатые дерматозы
- грибковые поражения кожи (микроспория, трихофития, фавус, эпидермофития) и внутренних органов (глубокие микозы)
- гнойничковые заболевания кожи (пиодермия, фурункулез, сикоз)
Остеомиелит острый и хронический
Оперативные вмешательства по поводу резекции органа (желудок, почка, желчный пузырь, селезенка, яичники, матка и пр.) и трансплантации органов и тканей
Временные противопоказания
| Наименование |
Срок отвода |
| 1. Факторы заражения гемотрансмиссивными заболеваниями: | |
| 1.1. Трансфузии крови, ее компонентов (исключение составляют ожоговые реконвалесценты и лица, иммунизированные к резус-фактору) | 6 месяцев |
| 1.2. Оперативные вмешательства, в т. ч. аборты (необходимо представление медицинской справки (выписки из истории болезни) о характере и дате операции) | 6 месяцев со дня оперативного вмешательства |
| 1.3. Нанесение татуировки или лечение иглоукалыванием | 1 год с момента окончания процедур |
| 1.4. Пребывание в загранкомандировках длительностью более 2 месяцев | 6 месяцев |
| 1.5. Пребывание в эндемичных по малярии странах тропического и субтропического климата (Азия, Африка, Южная и Центральная Америка) более 3 месяцев | 3 года |
| 1.6. Контакт с больными гепатитами: | |
| гепатит А | 3 месяца |
| гепатиты В и С | 1 год |
| 2. Перенесенные заболевания: | |
| 2.1. Инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания»: | |
| — малярия в анамнезе при отсутствии симптомов и отрицательных результатов иммунологических тестов | 3 года |
| — брюшной тиф после выздоровления и полного клинического обследования при отсутствии выраженных функциональных расстройств | 1 год |
| — ангина, грипп, ОРВИ | 1 месяц после выздоровления |
| 2.2. Прочие инфекционные заболевания, не указанные в разделе «Абсолютные противопоказания» и п. 2.1. настоящего раздела | 6 месяцев после выздоровления |
| 2.3. Экстракция зуба | 10 дней |
| 2.4. Острые или хронические воспалительные процессы в стадии обострения независимо от локализации | 1 месяц после купирования острого периода |
| 2.5. Вегетососудистая дистония | 1 месяц |
| 2.6. Аллергические заболевания в стадии обострения | 2 месяца после купирования острого периода |
| 3. Период беременности и лактации | 1 год после родов, 3 месяца после окончания лактации |
| 4. Период менструации | 5 дней со дня окончания менструации |
| 5. Прививки: | |
| — прививка убитыми вакцинами (гепатит В, столбняк, дифтерия, коклюш, паратиф, холера, грипп), анатоксинами | 10 дней |
| — прививка живыми вакцинами (бруцеллез, чума, туляремия, вакцина БЦЖ, оспа, краснуха, полимиелит перорально), введение противостолбнячной сыворотки (при отсутствии выраженных воспалительных явлений на месте инъекции) | 1 месяц |
| — введение иммуноглобулина против гепатита В | 1 год |
| — прививка вакциной против бешенства | 2 недели |
| 6. Прием лекарственных препаратов: | |
| — антибиотики | 2 недели после окончания приема |
| — анальгетики, салицилаты | 3 дня после окончания приема |
| 7. Прием алкоголя | 48 часов |
| 8. Изменения биохимических показателей крови: | |
| — повышение активности аланин-аминотрансферазы (АЛТ) менее чем в 2 раза | 3 месяца |
| — повторное повышение или увеличение АЛТ в 2 и более раз | отстранение от донорства и направление на обследование |
| — диспротеинемия | 1 месяц |
Примечание: при наличии у донора заболеваний, не вошедших в данный Перечень, вопрос о допуске к донорству решается комиссионно врачом-трансфузиологом и соответствующим(-ими) специалистом(-ами).
*Приказ Министерства здравоохранения Российской Федерации от 14 сентября 2001 г №364 «Об утверждении порядка медицинского обследования донора крови и ее компонентов» и Приказ Минздравсоцразвития РФ № 175н от 16 апреля 2008 г. «О внесении изменений в Приказ здравоохранения Российской Федерации от 14 сентября 2001г. №364» (Приложение №2 к Порядку медицинского обследования донора крови и ее компонентов)
Как проходит донация?

Шаг первый. Регистратура
Здесь донор заполняет анкету, в которой указывает необходимые сведения о состоянии своего здоровья и образе жизни.
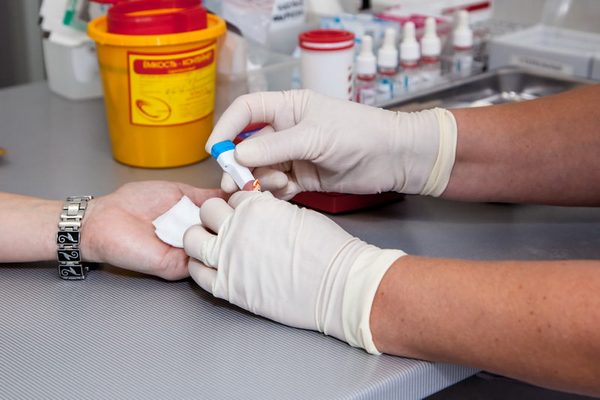
Шаг второй. Лаборатория
В лаборатории донор сдает анализ крови из пальца, это необходимо, чтобы определить уровень гемоглобина донора, а также другие факторы крови. От результатов этого анализа зависит, сможет ли человек в этот день стать донором.

Шаг третий. Прием врача-трансфузиолога
Врач-трансфузиолог принимает решение о допуске к сдаче крови. Он производит осмотр, изучает анкету, задает донору дополнительные вопросы о состоянии его здоровья, образе жизни и привычках. Врач соблюдает правила врачебной этики, на всю полученную информацию распространяется сила врачебной тайны.

Шаг четвертый. Буфет
В буфете донору предлагают подкрепиться перед процедурой. Для баланса жидкости в организме рекомендуется больше пить, например, некрепкий чай с печеньем.
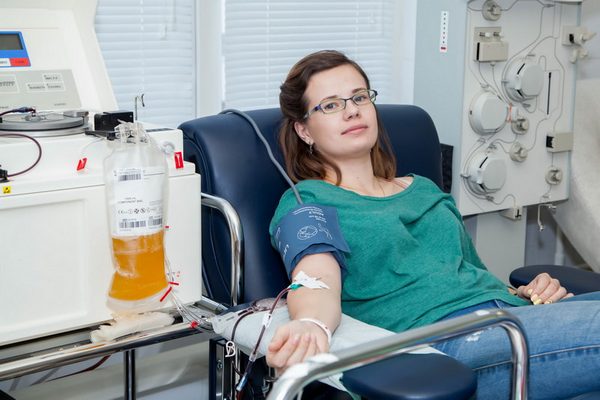
Шаг пятый. Операционный зал
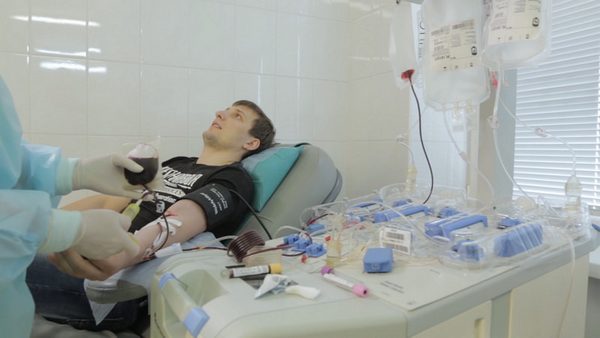
Процедура осуществляется в максимально комфортных для донора условиях, в специальном донорском кресле. На предплечье накладывается резиновый жгут, кожа дезинфицируется, после чего производится процедура забора крови или ее компонентов, при этом используются только стерильные одноразовые инструменты. Донору нужно несколько раз интенсивно сжать и разжать кулак. Часть крови донора собирается для анализов. После окончания процедуры на локтевой сгиб накладывается повязка, которую можно будет снять через 4 часа. При сдаче цельной крови (10-15 минут) у донора берут кровь в обьеме 450 мл. В настоящее время цельную кровь не переливают, а разделяют и используют ее компоненты: плазму, эритроциты, тромбоциты, лейкоциты. Современное оборудование позволяет сразу в ходе донации брать необходимые компоненты.

Шаг шестой. Регистратура
После донации каждому донору выдается справка, которая дает право на некоторые льготы и привилегии. Также донор получает обед или компенсацию на питание — после сдачи крови или ее компонентов необходимо восстановить силы.
Что нужно знать донору?
Безопасно ли донорство для здоровья?
Для любого взрослого здорового человека процесс донации абсолютно безопасен и не наносит вреда организму. Напротив, сдача крови или её компонентов полезна для здоровья:

- периодическая сдача крови в пять раз снижает риск инфаркта и инсульта;
- сдача крови улучшает обмен веществ и стимулирует кроветворную систему;
- проводится постоянный бесплатный контроль здоровья доноров.
При донорстве крови или ее компонентов невозможно заразиться гепатитом, ВИЧ или другими инфекциями. Все инструменты, иглы и системы переливания, используемые при донации, одноразовые. Упаковка с инструментами вскрывается в присутствии донора, а после применения сразу утилизируется.
Сколько крови забирается во время кроводачи?
Стандартная доза при донации – 450 мл крови (это примерно 10% от общего объема крови).
Болезненна ли процедура сдачи крови?
Ощущения от процедуры индивидуальны. Многие доноры не обнаруживают никаких изменений в своем самочувствии. Напротив, практически каждый донор ощущает массу положительных эмоций от осознания того, что решился совершить доброе дело, помог спасти чью-то жизнь. Тем не менее, рекомендуется воздержаться от нагрузок в день сдачи крови и воспользоваться заслуженным выходным днем.
Почему кровь рекомендуется сдавать утром?
Это правило соблюдается в интересах донора. Установлено, что на кровопотерю организм лучше реагирует именно в утренние часы.
Какие исследования крови проводятся перед донацией?
Перед донацией донор направляется в лабораторию для проведения первичного лабораторного исследования крови: определение уровня гемоглобина, группы крови, количества эритроцитов, тромбоцитов и ряда других показателей. После донации донорская кровь и ее компоненты исследуются на:
 группу крови по АВО; Rh- антигены системы резус С.с.Е.е и Kell системам;
группу крови по АВО; Rh- антигены системы резус С.с.Е.е и Kell системам;- поверхностный антиген вируса гепатита В (Hbs Ag);
- антиген вируса гепатита С (HCV Ag);
- антитела вируса гепатита С (Anti-HCV);
- антиген ВИЧ (HIV1-Ag);
- антитела ВИЧ (Anti-HIV1,2);
- наличие возбудителя сифилиса.
Как подготовиться к сдаче крови?
- Накануне и в день сдачи крови запрещено употреблять жирную, жареную, острую и копченую пищу, колбасные изделия, а также мясные, рыбные и молочные продукты, яйца и масло (в т. ч. растительное), шоколад, орехи и финики. Натощак сдавать кровь не нужно!
- Лучше пить сладкий чай с вареньем, соки, морсы, компоты, минеральную воду и есть хлеб, сухари, сушки, отварные крупы, макароны на воде без масла, овощи и фрукты, кроме бананов
- За 48 часов до визита на станцию переливания нельзя употреблять алкоголь, а за 72 часа — принимать лекарства, содержащие аспирин, и анальгетики
- Утром нужно легко позавтракать, а непосредственно перед процедурой донору положен сладкий чай
- Также за два часа до сдачи крови следует воздержаться от курения
- Не следует сдавать кровь после ночного дежурства или просто бессонной ночи
- Не планируйте сдачу крови непосредственно перед экзаменами, соревнованиями, сдачей проекта, на время особенно интенсивного периода работы и т. п.
Как себя вести после сдачи крови?
 Непосредственно после сдачи крови посидите расслабленно в течение 10–15 минут
Непосредственно после сдачи крови посидите расслабленно в течение 10–15 минут- Если вы чувствуете головокружение или слабость, обратитесь к персоналу
- Самый простой способ победить головокружение: лечь на спину и поднять ноги выше головы, либо сесть и опустить голову между колен
- Воздержитесь от курения в течение часа до и после кроводачи
- Не снимайте повязку в течение 3–4 часов, следите, чтобы она не намокла
- Старайтесь не подвергаться значительным физическим нагрузкам в течение суток
- Воздержитесь от употребления алкоголя в течение суток
- Старайтесь обильно и регулярно питаться в течение 2 суток
- Употребляйте повышенное количество жидкости в течение 2 суток
- Прививки после сдачи крови разрешаются не ранее, чем через 10 суток
Почему в течение года нужно сдать кровь повторно?
Для обеспечения безопасности плазма крови подвергается карантину. Через 6 месяцев после кроводачи донор проходит повторное исследование, по результатам которого сданная донором плазма передается в стационары города. Для этого мы просим доноров прийти в отделение переливания крови и сдать кровь еще раз.
Как часто можно сдавать кровь?
- После сдачи крови должно пройти не менее 60 дней, прежде чем донор сможет снова сдавать кровь
- После сдачи крови должно пройти не менее 30 дней, прежде чем донор сможет сдавать плазму
- После сдачи плазмы должно пройти не менее 14 дней, прежде чем донор сможет снова сдавать плазму или кровь
- После пяти регулярных донаций крови рекомендуется делать перерыв (не менее 2 месяцев)
- Мужчины могут сдавать кровь не более 5 раз в год, женщины – не более 4 раз в год
Какие справки выдаются донору после донации?
В соответствии со ст. 186 Трудового кодекса РФ, в день сдачи крови и ее компонентов, а также в день связанного с этим медицинского обследования работник освобождается от работы.
В случае сдачи крови и ее компонентов в период ежегодного оплачиваемого отпуска, в выходной или нерабочий праздничный день работнику по его желанию предоставляется другой день отдыха. После каждого дня сдачи крови и ее компонентов работнику предоставляется дополнительный день отдыха. Указанный день отдыха по желанию работника может быть присоединен к ежегодному оплачиваемому отпуску или использован в другое время в течение года после дня сдачи крови и ее компонентов.
 В зависимости от периодичности сдачи крови и ее компонентов доноры подразделяются на следующие категории:
В зависимости от периодичности сдачи крови и ее компонентов доноры подразделяются на следующие категории:
- активные (кадровые) доноры, имеющие 3 и более крово- (плазма-, цито-) дачи в году;
- доноры резерва, имеющие менее 3-х крово- (плазма-, цито-) дач в году.
Независимо от того, к какой категории относится донор, ему обеспечиваются меры социальной поддержки, в том числе и по месту работы.
Виды донорства
 Донорство цельной крови. Цельная кровь в наше время переливается очень редко, полученную дозу цельной крови разделяют на компоненты. Кровь состоит из плазмы и клеток крови (форменных элементов) – эритроцитов, лейкоцитов и тромбоцитов, и при переливании пациент получает именно тот компонент крови, который ему необходим.
Донорство цельной крови. Цельная кровь в наше время переливается очень редко, полученную дозу цельной крови разделяют на компоненты. Кровь состоит из плазмы и клеток крови (форменных элементов) – эритроцитов, лейкоцитов и тромбоцитов, и при переливании пациент получает именно тот компонент крови, который ему необходим.
Донорство плазмы. Плазма – жидкая часть крови. Она на 90 % состоит из воды, в которой содержатся питательные вещества: белки, жиры, углеводы, гормоны, витамины, соли, необходимые для поддержания жизнедеятельности. Плазма широко используется в лечебных целях в хирургии, акушерстве и гинекологии, онкологии.
Донорский плазмаферез. Метод получения от донора плазмы с возвратом собственных форменных элементов крови (эритроцитов, тромбоцитов, лейкоцитов). Длительность процедуры в среднем составляет 45 минут. Максимальный объём одной плазмодачи не превышает 600 мл. Полное восстановление состава крови у донора происходит на 2 сутки. Интервал между плазмаферезами составляет не менее 14 дней. Максимальный объём сданной плазмы в год не должен превышать 12 л.
Донорство тромбоцитов. Тромбоциты – это клетки крови, участвующие в образовании тромба. Показаниями для переливания тромбоцитов являются онкологические заболевания крови, массивные кровопотери, иммунные, наследственные и приобретенные заболевания, связанные с неполноценностью тромбоцитов, и многие другие.
Тромбоцитаферез. Аппаратная процедура, во время которой кровь из вены донора обрабатывается в центрифуге сепаратора. После отделения тромбоцитов все остальные элементы крови возвращаются донору через ту же иглу путем смены циклов забора – возврата. Процедура тромбоцитафереза занимает примерно 1,5 часа. Срок восстановления уровня тромбоцитов около 2 недель.
Донорство эритроцитов. Эритроциты переливают пациентам при большой потере крови, например, во время операций или родов, для лечения анемий и других заболеваний, при которых снижено кровообразование и низок собственный уровень гемоглобина. Процедура эритроцитафереза занимает около часа и происходит так же, как и тромбоцитаферез. Срок восстановления уровня эритроцитов – около 1 месяца.
Интервалы между различными видами донорства (в днях)
|
Исходные процедуры |
Последующие процедуры | |||
| Кроводача | Плазмаферез | Тромбоцитаферез | Эритроцитаферез | |
| Кроводача | 60 | 30 | 30 | 90 |
| Плазмаферез | 14 | 14 | 14 | 14 |
| Тромбоцитаферез | 14 | 14 | 14 | 14 |
| Эритроцитаферез | 180 | 90 | 60 | 180 |
Кто может стать «Почетным донором России»
 Нагрудным знаком «Почетный донор России» в порядке, установленном Правительством РФ, награждаются доноры, сдавшие безвозмездно:
Нагрудным знаком «Почетный донор России» в порядке, установленном Правительством РФ, награждаются доноры, сдавшие безвозмездно:
- кровь и (или) ее компоненты (за исключением плазмы крови) – 40 и более раз
- плазму крови – 60 и более раз
Законом предусмотрено, что донация любого клеточного компонента (эритроцитов, тромбоцитов или гранулоцитов) приравнивается к донации цельной крови.
При смешанной форме донаций награждаются нагрудным знаком «Почетный донор России» доноры, сдавшие безвозмездно:
- кровь и (или) ее компоненты (за исключением плазмы крови) – 40 и более раз
- кровь и (или) ее компоненты – 25 и более раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови – 40 раз
- кровь и (или) ее компоненты – менее 25 раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови – 60 и более раз
- плазму крови – 60 и более раз
Меры социальной поддержки для лиц, награжденных нагрудным знаком «Почетный донор России» (в ред. Федерального закона от 20.07.13 № 125-ФЗ):
- предоставление ежегодного оплачиваемого отпуска в удобное для них время года в соответствии с трудовым законодательством
- внеочередное оказание медицинской помощи в медицинских организациях государственной системы здравоохранения или муниципальной системы здравоохранения в рамках программы государственных гарантий оказания гражданам РФ бесплатной медицинской помощи
- первоочередное приобретение по месту работы или учебы льготных путевок на санаторно-курортное лечение
- предоставление ежегодной денежной выплаты (индексируется 1 раз в год)
Граждане РФ, награжденные нагрудным знаком «Почетный донор СССР» и постоянно проживающие на территории РФ, имеют право на меры социальной поддержки, определенные для граждан, награжденных знаком «Почетный донор России».
Лица, награжденные нагрудным знаком «Почетный донор СССР», а также нагрудным знаком «Почетный донор России», пользуются правом на присвоение звания «Ветеран труда».
Кто может стать «Почетным донором Москвы»
 На основании Постановления Правительства Москвы от 30декабря 2008 года № 1282-ПП «О почетном доноре Москвы» (с изменениями на 1 марта 2016 года) нагрудным знаком «Почетный донор Москвы» награждаются граждане Российской Федерации, сдавшие безвозмездно в медицинских организациях и научных организациях государственной системы здравоохранения города Москвы:
На основании Постановления Правительства Москвы от 30декабря 2008 года № 1282-ПП «О почетном доноре Москвы» (с изменениями на 1 марта 2016 года) нагрудным знаком «Почетный донор Москвы» награждаются граждане Российской Федерации, сдавшие безвозмездно в медицинских организациях и научных организациях государственной системы здравоохранения города Москвы:
- кровь и (или) ее компоненты (кроме плазмы крови) – 20 и более раз (до 40)
- кровь и (или) ее компоненты – 13 и более раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови – 20 и более раз (до 40)
- кровь и (или) ее компоненты – менее 13 раз и плазму крови в общем количестве крови и (или) ее компонентов и плазмы крови – 30 и более раз (до 60)
- плазму крови – 30 и более раз (до 60)
ВНИМАНИЕ: Если донор сдавал кровь в учреждениях здравоохранения Федерального подчинения, эти донации будут учтены только при получении знака «Почетный донор России».
Граждане Российской Федерации, не имеющие постоянного места жительства в Москве, также имеют право на награждение нагрудным знаком «Почётный донор Москвы» при условии соблюдения требований к донациям.
Граждане, имеющие место жительства в городе Москве и награжденные нагрудным знаком «Почётный донор Москвы», имеют право на следующие меры социальной поддержки:
- право на бесплатный проезд на всех видах городского пассажирского транспорта (кроме такси и маршрутного такси) в городе Москве
- бесплатное изготовление и ремонт зубных протезов (кроме расходов на оплату стоимости драгоценных металлов и металлокерамики) по медицинским показаниям в медицинских организациях государственной системы здравоохранения города Москвы
- 50 % скидка по оплате коммунальных услуг в пределах социальной нормы площади жилого помещения и нормативов потребления коммунальных услуг независимо от вида жилищного фонда
- 50 % скидка на обеспечение лекарственными препаратами
С 1 марта 2015 года Почётные доноры Москвы, имеющие постоянное место жительства в столице, имеют право на получение социальной карты москвича. Для получения вышеуказанной карты им необходимо обратиться с полным пакетом документов в любой Многофункциональный центр предоставления государственных и муниципальных услуг города Москвы.
В первый год с момента получения удостоверения Почётным донорам Москвы вышеуказанные меры социальной поддержки предоставляются на основании донорского удостоверения. Во второй год и последующие годы — на основании удостоверения «Почётный донор Москвы» и документов, подтверждающих сдачу крови не менее 3 раз или плазмы не менее 7 раз ежегодно в медицинских организациях и научных организациях государственной системы здравоохранения города Москвы.
Денежные вознаграждения
 В соответствии с Федеральным законом от 20.07.2012 г. №125-ФЗ «О донорстве крови и ее компонентов», приказом Министерства здравоохранения Российской Федерации от 26.04.2013 №265-Н «О случаях возможности замены бесплатного питания донора крови и/или ее компонентов денежной компенсацией и порядке установления ее размера» и постановлением Правительства Москвы от 22.09.2015 г. № 608-ПП «Об установлении величины прожиточного минимума в городе Москве за II квартал 2015 года» — размер денежной компенсации в день сдачи крови составляет – 850 рублей.
В соответствии с Федеральным законом от 20.07.2012 г. №125-ФЗ «О донорстве крови и ее компонентов», приказом Министерства здравоохранения Российской Федерации от 26.04.2013 №265-Н «О случаях возможности замены бесплатного питания донора крови и/или ее компонентов денежной компенсацией и порядке установления ее размера» и постановлением Правительства Москвы от 22.09.2015 г. № 608-ПП «Об установлении величины прожиточного минимума в городе Москве за II квартал 2015 года» — размер денежной компенсации в день сдачи крови составляет – 850 рублей.
Постановлением правительства Москвы определены меры социальной поддержки в виде денежного вознаграждения в следующих размерах*:
- за однократную сдачу крови (450 мл) — 3400 руб.,
- за однократную сдачу плазмы (600 мл) — 3000 руб.,
- за однократную сдачу тромбоцитов (не менее 200·109 клеток) — 4800 руб.,
- за однократную сдачу эритроцитов методом автоматического афереза (по 400 мл) — 5000 руб.
Если человек в течение года регулярно осуществляет безвозмездные донации, то размер вознаграждения следующий:
- за 4 донации крови (по 450 мл) — 20 000 руб.
- за 15 донаций плазмы (по 600 мл) — 52 000 руб.
- за 10 донаций тромбоцитов (не менее 200·109 клеток) — 52 000 руб.
- за 2 донации эритроцитов (по 400 мл) — 16 000 руб.
Обратите внимание:
- первая сдача крови всегда – безвозмездная;
- при платной сдаче социальные льготы и награды не предоставляются;
- оплачивается либо годовая сдача крови, либо — однократная.
*Приказ Министерства здравоохранения Российской Федерации от 26.04.2013 г. № 265н «О случаях возможности замены бесплатного питания донора крови и (или) ее компонентов денежной компенсацией и порядке установления ее размера»
*Постановление Правительства Москвы от 03.03.2015 г. № 91-ПП «Об установлении величины прожиточного минимума в городе Москве за IV квартал 2014 года».
 Солнечногорск ИНФО — ещё ближе к городу Новости Солнечногорска, все городские новости в одном месте
Солнечногорск ИНФО — ещё ближе к городу Новости Солнечногорска, все городские новости в одном месте